多目的コホート研究(JPHC Study)
ヘリコバクター・ピロリ菌感染と胃がん罹患との関係:CagAおよびペプシノーゲンとの組み合わせによるリスク
-「多目的コホート研究(JPHC研究)」からの成果-
私たちは、いろいろな生活習慣と、がん・脳卒中・心筋梗塞などの病気との関係を明らかにし、日本人の生活習慣病予防に役立てるための研究を行っています。平成2年(1990年)と平成5年(1993年)に、岩手県二戸、秋田県横手、長野県佐久、沖縄県中部、茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古、大阪府吹田の10保健所(呼称は2005年現在)管内にお住まいで、血液を提供していただいた40~69才の男女約4万人の方々を、平成16年(2004年)まで追跡した調査結果にもとづいて、ヘリコバクター・ピロリ菌感染の有無と胃がん発生率との関連を調べた結果を、専門誌で論文発表しましたので紹介します
(Cancer Epidemiology, Biomarkers and Prevention 2006年 15巻1341-1347ページ)
保存血液を用いた、コホート内症例対照研究
多目的コホート研究を開始した時期(1990年から1995年まで)に、全対象者約14万人のうち男性約15300人、女性約26700人から、健康診査等の機会を利用して、研究目的で血液を提供していただきました。その中から15年の追跡期間中、512人に胃がんが発生しました。胃がんになった方に対し、胃がんにならなかった方から年齢・性別・居住地域・採血時の条件などをマッチさせた人を1:1になるように選んで対照グループに設定し、ヘリコバクター・ピロリ菌の抗体価の測定に成功した合計1,022人を今回の研究の分析対象としました。
保存血液を用いてヘリコバクター・ピロリ菌の抗体価を測定し、陰性者を基準としたときの陽性者の胃がんリスクを求めました。さらに、ヘリコバクター・ピロリ菌のサブタイプで、炎症と深く関わるとされるCagA抗体価や、胃がんの前がん病変である萎縮性胃炎の度合いを示すペプシノーゲン(PG)についても血中レベルを測定し、ヘリコバクター・ピロリ菌感染と組み合わせた場合の胃がんのリスクを求めました。
Helicobacter (H) pylori: 1983年にヒト胃粘膜中に存在し、胃炎の原因となっているのではないかという発見がなされた。以来、消化性潰瘍のみならず、胃がんの重要な原因と考えられようになってきている。
CagA: H. pyloriの病原因子のひとつである細胞空胞化毒素関連蛋白。これを有していると、より強い炎症との関連があるとされる。欧米に比べて日本では多くのH.pylori菌がCagAを有しているといわれている。
Pepsinogen (PG): ペプシン(胃腔内の蛋白分解酵素)の前駆体で、PGI, PGIIがある。両者の胃内の分布の違いが胃粘膜の状態を反映し、血中濃度も変化することから胃粘膜萎縮の指標として用いられる。
ヘリコバクター・ピロリ菌の陽性者では、胃がんリスクが5倍となる。隠れた陽性者を含めると、リスクはさらに倍加する。
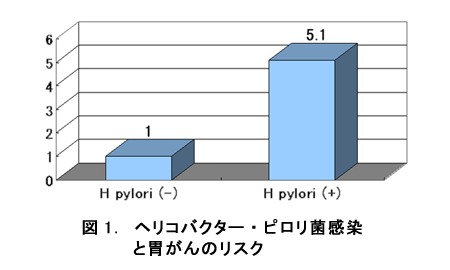
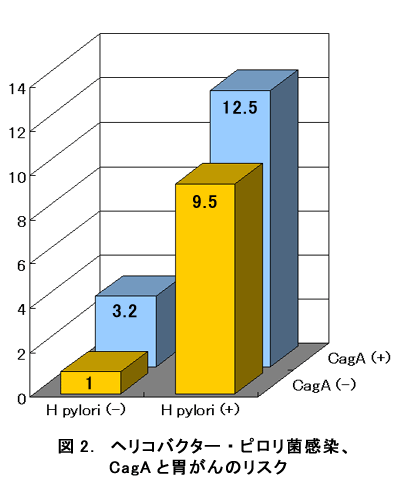
その結果、研究開始時点でのヘリコバクター・ピロリ菌陽性者の割合は胃がんの人で94%、対照グループで75%で、ヘリコバクター・ピロリ菌感染陽性者の胃がんリスクは、陰性者の5.1倍となりました(図1)。さらに、ヘリコバクター・ピロリ菌のサブタイプ(CagA)と組み合わせてみると(図2)、ヘリコバクター・ピロリ菌陽性者の中でもより強い炎症を呈するCagA (+)のグループで胃がんのリスクが最も高いことが分かりました。
ところで、ヘリコバクター・ピロリ菌陰性者でも、CagA(+)のグループで、3倍のリスクが示されたのはなぜでしょうか。ヘリコバクター・ピロリ菌が胃に感染して胃粘膜の萎縮がある程度以上進行してくると、むしろ菌は胃粘膜にとどまることができなくなり、血液検査上は陰性と判定されることがあります。一方、CagAはこの陰転化が遅れて起こることが知られています。CagAもあわせてみることにより、ヘリコバクター・ピロリ菌の隠れた陽性者を知ることができたわけです。このグループをヘリコバクター・ピロリ菌感染陽性とすると、感染者の胃がん発生のリスクは10倍となりました。このように感染を正しく把握することにより、ヘリコバクター・ピロリ菌感染のリスクの大きさをより正確に示すことができました。
胃の萎縮の程度が進むと胃がんのリスクも上がる
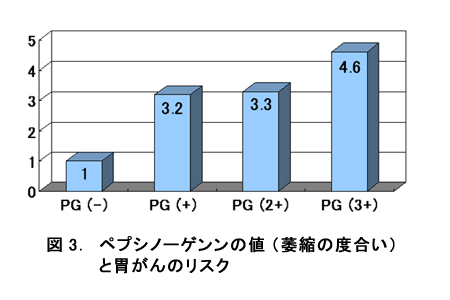
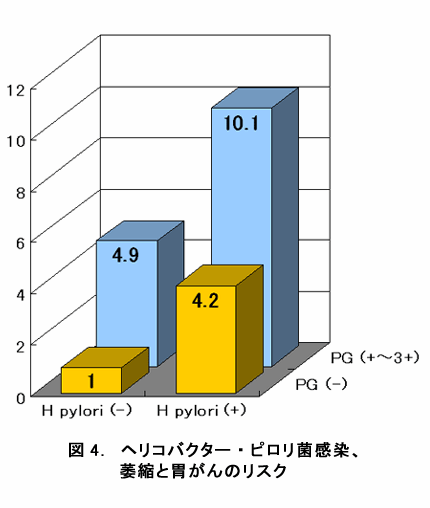
それでは、ヘリコバクター・ピロリ菌感染の後に起こるといわれる萎縮性胃炎と胃がんとの関連はどうなのでしょうか。血中のPGで萎縮の程度を判定すると、萎縮性胃炎がある人(PG +~3+)の胃がんのリスクはない人の3.8倍で、萎縮の程度が進むと胃がんのリスクも上昇することが分かりました(図3)。さきに記したようにヘリコバクター・ピロリ菌感染の有無と組み合わせてみると、やはり、ヘリコバクター・ピロリ菌感染陽性でかつ、萎縮性胃炎ありのグループで最も高い10倍のリスクが示されました。そして、ヘリコバクター・ピロリ菌感染は陰性でも萎縮性胃炎であるグループの胃がんのリスクは4.9倍でした。そのリスクはヘリコバクター・ピロリ菌陽性で萎縮性胃炎なしのグループのリスク(4.2倍)と同程度のものでした。萎縮が進んでいる人では確実に胃がんのリスクが高まることが改めて分かりました。
この研究について
この研究は、ヘリコバクター・ピロリ菌感染と胃がんのリスクを前向きに検討したこれまでの研究の中で最大規模のものです。その結果、ヘリコバクター・ピロリ菌の陽性者では胃がんのリスクが約5倍に高まることが分かりました。これは、これまでの研究の中でもっとも大きなリスクを示しています。隠れた陽性者を加えると、そのリスクは10倍となりました。また、ヘリコバクター・ピロリ菌感染が主な原因で起こる胃粘膜の萎縮も、程度が進むにつれて胃がんのリスクを上げることが示されました。
除菌療法について
現在はヘリコバクター・ピロリ菌を除菌する治療法があります。抗生物質を飲むだけの苦痛も伴わない治療です。これまでに、除菌の効果を検討した研究もいくつか報告されていますのでご紹介しましょう。中国人を対象とした研究では1,630人を除菌群(817人)、非除菌群(813人)に無作為に割り付け、平均7.5年追跡して両群での胃がんの発生率を比較しています。その結果、追跡期間中の胃がん発生数は全体では両群で変らなかったものの、研究開始時点で前がん病変がなかった人に限ると、胃がんの発生率に差が見られ、限定的ながら除菌の効果は見られています。また、南米のコロンビアで、もともと前がん病変がある人を対象に、除菌とβ-カロテンやビタミンCの服用をそれぞれ単独、あるいは組み合わせた場合の治療の効果を比べた研究では、追跡期間を12年として更新された結果が最近報告されました。もともと前がん病変がある人を対象にしていることもあり、研究開始時点のヘリコバクター・ピロリ菌の陽性者の割合は97%だったのですが、研究の12年目でこの割合は53%に減っていました。 12年目の時点でヘリコバクター・ピロリ菌が陽性であった人に比べて陰性者では胃粘膜の病変が改善した人は14.8%多かったのに対し、進行した人は13.7%少なかったことが分かりました。前がん病変がある人でもヘリコバクター・ピロリ菌が陰性になれば病変の進行が抑えられることは分かりましたが、最終的に胃がんの発生が抑えられるのかについての答えを示すものではありませんでした。
その他の除菌に関する研究を総合的に見ても、効果はあっても限定的で、除菌が胃がんの発生を抑制するという確固とした証拠はこれまでのところ残念ながらあるとはいえません。さらに、薬による副作用、他の病気への影響、効果が期待できる時期など、未解決の問題も多いのが現状です。
ヘリコバクター・ピロリ菌、胃粘膜萎縮と胃がん予防
では、胃がん予防のために、私たちはどうすればいいのでしょうか。今回の研究で、ヘリコバクター・ピロリ菌感染が胃がんのリスクであることは確認できましたが、感染者の中で実際胃がんを発症する人は一部に過ぎない、というのも事実です。隠れた陽性者も含めると今回の分析対象であった胃がん症例の99%がヘリコバクター・ピロリ菌に感染していたのに対し、胃がんにならなかったグループの感染率も90%と、高いものでした。ヘリコバクター・ピロリ菌は胃がん発生の大きなリスク要因ではありますが、これだけでは十分ではありません。個人の体質や食事をはじめとした環境要因が重なって初めて胃がんに結びつくものと考えられます。
多目的コホート研究でも、これまでに喫煙、高塩分、野菜・果物不足の食事などが胃がんのリスク要因であることが分かってきました。もしこのような生活習慣があるのなら、まずそれを改善することが重要です。その上で、胃粘膜萎縮があると指摘されたことのある人は定期的な胃がん検診を受けることをお勧めします。
尚、血液サンプルは地域の健診等の機会を利用して提供していただきました。健診を受ける集団は、一般的な集団に比べると、健康意識が高いことがわかっています。今回得られた結果がそのまま一般的な集団に当てはまるとは限りません。また、今回測定を行った検査はいずれも精度の高いものですが、少数の測定誤差も含まれています。
研究用にご提供いただいた血液を用いた研究の実施にあたっては、具体的研究計画を国立がんセンターの倫理審査委員会に提出し、人を対象とした医学研究における倫理的側面等について審査を受けてから開始します。国立がんセンターにおける研究倫理審査については、公式ホームページをご参照ください。
多目的コホート研究では、ホームページに保存血液を用いた研究計画のご案内を掲載しています。
用語説明
多目的コホート研究について
まず、1990年に平成2年(1990年)に、岩手県二戸、秋田県横手、長野県佐久、沖縄県中部に加え、大都市圏として葛飾区(東京都)の5健所管内にお住まいだった40歳から59歳までの男女からなる「コホートI」を立ち上げました。次に、平成5年1993年に、茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古に加え、大都市圏として大阪府吹田の6保健所管内にお住まいだった40から69歳までの男女からなる「コホートⅡ」を立ち上げました(各保健所の呼称は2006年現在)。
地域住民については全員、大都市については自治体などの健診対象者をあわせ、両コホート約14万人に対し、食習慣・運動・喫煙・飲酒などの状況についてのベースライン調査を実施し、約11万人より回収しました。その後、それぞれ20年の計画で、死亡や病気の発生について追跡調査を継続しています。
調査開始時の「ベースライン調査」では全員から生活習慣アンケート、健康診査受けた方からはそのデータと研究目的の血液試料の提供を受けました。その後、5年後にも同様のデータと試料を収集しました。
現在も追跡調査を実施中で、これまでに死亡や自殺のリスクと、全がん、胃がん、肺がん、肝がん、大腸がん、乳がん、脳卒中、虚血性心疾患、2型糖尿病の発病リスクについて調べた結果をいくつか発表し、その他のがんや、目や歯の病気などについても研究を行っています。
訂正履歴:胃がんにならなかったグループの感染率も「94%」と、高いものでした。→「90%」(2008.10.14)