多目的コホート研究(JPHC Study)
糖尿病とその後のがん罹患との関連について
-「多目的コホート研究(JPHC研究)」からの成果-
私たちは、いろいろな生活習慣と、がん・脳卒中・虚血性心疾患・糖尿病などの病気との関係を明らかにし、日本人の生活習慣病予防に役立てるための研究を行っています。平成2年(1990年)と平成5年(1993年)に、岩手県二戸、秋田県横手、長野県佐久、沖縄県中部、茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古、大阪府吹田の10保健所(呼称は2005年現在)管内にお住まいだった、40~69才の男女約10万人の方々を、平成16年(2003年)まで追跡した調査結果にもとづいて、糖尿病の既往とその後のがん罹患との関連を調べた結果を、専門誌で論文発表しましたので紹介します
(Arch Intern Med. 2006年166巻1871-1877ページ)
男性46,548人、女性51,223人の合計約10万人がこの研究の対象となりました。研究開始時点のアンケート調査では、対象者のうち男性の7%、女性の3%が、過去に糖尿病と診断されたことがある(糖尿病既往あり)、と回答していました。そこで、糖尿病既往ありの人と糖尿病既往なしの人とで、その後のがんの発生率を比較してみました。
糖尿病既往ありの人は後にがんになりやすくなる可能性
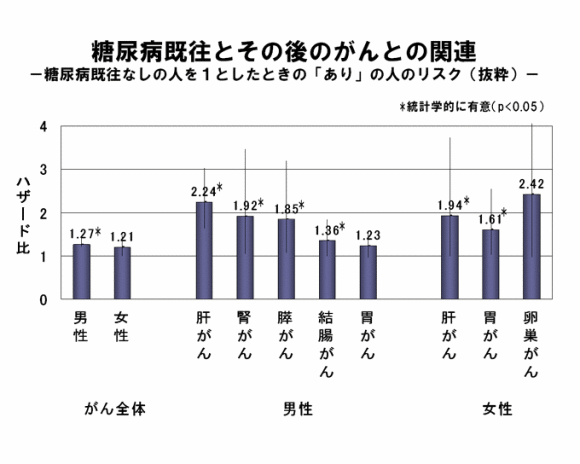
調査開始から11年間に男性3,907人、女性2,555人が何らかのがんにかかりました。糖尿病既往なしの人と比べ、糖尿病既往ありの人では何らかのがんにかかる危険性が男性で1.27倍、女性で1.21倍ほど高くなり、糖尿病と診断されたことのある人はない人に比べ20-30パーセントほど、後にがんになりやすくなる傾向のあることがわかりました。
がんと一口にいっても、糖尿病既往ありの人が特にかかりやすかったのは、男性では肝がん、腎がん、膵がん、結腸がん、胃がん、女性では胃がん、肝がん、卵巣がんでした。
糖尿病の既往があるとがんにかかりやすくなる理由
糖尿病の既往があるとがんにかかりやすくなる理由は完全に解明されているわけではありません。また、がんの種類によっても理由は様々であると考えられます。
その中で、主要な理由の一つとして考えられているのは、糖尿病になると起こる体内の変化です。すなわち、膵臓から分泌されるインスリンの作用が不足すると、それを補うために高インスリン血症やIGF-I(インスリン様成長因子1)の増加が生じ、これが肝臓、膵臓などの部位における腫瘍細胞の増殖を刺激して、がん化に関与すると推察されています。肥満や運動不足によっても、多くの場合結果的に高インスリン血症が引き起こされますので、肥満や運動不足と関連の強いがんでは、類似のメカニズムでがんにかかりやすくなるのかもしれません。
その他、肝炎ウイルス感染やピロリ菌感染そのものもインスリン分泌に影響を与えるという報告もあると同時に、肝がんに先行して起こる慢性肝炎や肝硬変が糖尿病の状態をつくっていることも考えられます。卵巣がんでのリスク上昇や、前立腺がんでのリスク低下など、性ホルモン関連がんでは、成長ホルモンの関与も推測されています。いずれも、今後の解明が待たれます。
生活習慣病である糖尿病とがん
糖尿病の患者数は毎年増加しており、生活習慣病としてその予防の重要性が高まっています。糖尿病自体が将来のがん発生に影響を及ぼす可能性があると同時に、糖尿病とがんの両方にかかわる共通の生活習慣によって、どちらの疾病になる危険も高まってしまいます。喫煙、肥満、運動不足など、多くの生活習慣病に共通の危険要因を改善していくことが、生活習慣病全体の予防につながります。
この研究について
この研究では、糖尿病の既往があるかどうかをアンケート調査の自己申告によって調べたものであり、この方法では糖尿病既往ありの人を100%把握できていない可能性があります。また、追跡調査の途中で糖尿病と診断された人についても糖尿病既往なしと見なしています。さらに、肝炎ウイルスやピロリ菌などの感染状況については、考慮していません。
糖尿病と診断されると、医療機関で継続的にフォローアップされることになり、がんの発見率を上げてしまうという可能性もあります。前述したように、肝がんに先行して起こる慢性肝炎や肝硬変が糖尿病の状態をもたらす可能性があり、また、膵がんを保有していると内分泌環境が変化して血糖値の上昇を招くため、糖尿病と診断されやすくなることが予想されます。
このように、本研究では、「がん患者が糖尿病になりやすくなる」と「糖尿病患者ががんになりやすくなる」という2つの方向の因果関係の可能性が想定されますので、結果の解釈には注意が必要です。