多目的コホート研究(JPHC Study)
メタボリックシンドローム関連要因(メタボ関連要因)と死亡との関連について
-「多目的コホート研究(JPHC研究)」からの成果-
私たちは、いろいろな生活習慣と、がん・脳卒中・心筋梗塞などの病気との関係を明らかにし、日本人の生活習慣病予防に役立てるための研究を行っています。岩手県二戸、秋田県横手、長野県佐久、沖縄県中部、東京都葛飾区、茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古、大阪府吹田の11保健所(呼称は2009年現在)管内にお住まいだった方々のうち、循環器病にもがんにもなっていなかった40~69歳の男女約3万4000人を、2005年まで追跡しました。
研究開始時の健診成績から、以下の表の定義によるメタボリックシンドロームの有無について分類しました。そして、その後、約13年の追跡期間中の総死亡、がん・循環器疾患死亡率との関連を調べました。この研究結果を日本循環器学会の英文誌に発表しましたので紹介します。 (Circulation Journal 2009年5月 73巻878-884ページ)
尚、この研究において、メタボリックシンドロームとして以下を適用しています。
IDF/日本定義に準じて:肥満指数(BMI)25以上に加え、次の関連要因のうち2つ以上を持つ。(1)脂質異常(中性脂肪150mg/dl以上、HDLコレステロール 40mg/dl未満、治療薬服用中のうち1つ以上)、(2)血圧高値(収縮期血圧130mmHg以上または拡張期血圧85mmHg以上または降圧剤服用中)、(3)高血糖(110mg/dl以上<空腹時>/140mg/dl以上<空腹時以外>/治療薬服用中)
ATPIII/米定義に準じて:次の関連要因のうち3つ以上を持つ。(1)高血糖、(2)血圧高値、(3)中性脂肪高値、(4)HDLコレステロール低値(男性40mg/dl未満、女性50mg/dl未満)、(5)BMI25以上。
これまでの欧米の研究からは、メタボリックシンドロームと循環器疾患死亡に関しては非常に強い関連のあることが報告されてきました。しかしながら、内臓肥満を必須とする日本の診断基準を用いた検討は少なく、メタボリックシンドロームが循環器疾患死亡のリスクを上昇させるのかはっきりしていませんでした。特に、日本の診断基準のように、肥満を必須項目にすることに対しては国内外で多くの議論が行われてきました。
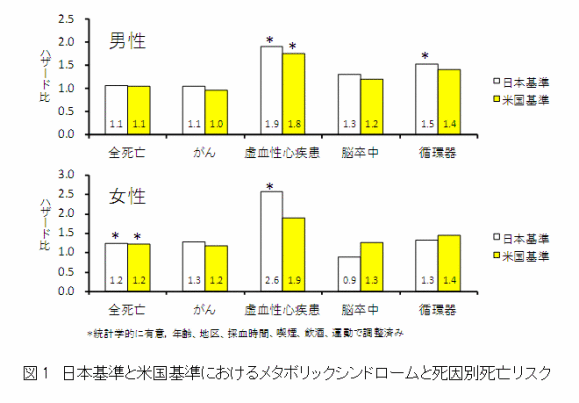
メタボリックシンドロームで男性の循環器疾患死亡リスクが上昇
追跡調査中に、2,040人の死亡(うち、がん死亡947人、循環器疾患死亡304人)が確認されました。まず、男性では、メタボリックシンドロームの米・IDF/日本の両基準において総死亡との関連は見られず、虚血性心疾患死亡のリスクが上昇しました。また、IDF/日本基準において循環器疾患死亡のリスクが上昇しました。女性では、両基準において総死亡、IDF/日本基準で虚血性心疾患死亡との関連を認めました。男女とも、どちらの基準においてもがん死亡との関連は認められませんでした。
肥満を必須とするIDF/日本基準と比べて、米基準では、循環器系疾患による死亡リスク推定値の違いがあまりはっきりと見られませんでした。
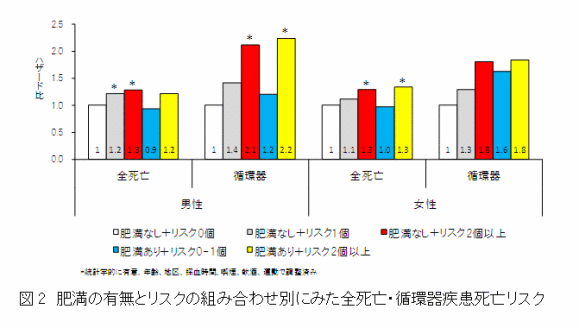
肥満がなくても、リスクの集積により全死亡あるいは循環器疾患死亡リスクが上昇
次に、肥満の有無とメタボ関連要因の集積により5つの群に分類し、「肥満なし+リスク0個」の群と比べ、各群の総死亡並びに循環器疾患死亡のリスクを求めました。
結果、肥満がなくても、その他の2個以上のメタボ関連要因が集積した場合には、男性では、全死亡と循環器疾患死亡、女性では全死亡のリスクが有意に上昇しました。さらに、男性の循環器疾患死亡について、肥満なし+リスク2個以上の群と、肥満あり+リスク2個以上の群の人口寄与割合(全循環器疾患死亡のうち、もし該当リスクがなければ避けられたと試算される割合)をみると、前者が9.4%、後者が7.8%でした。
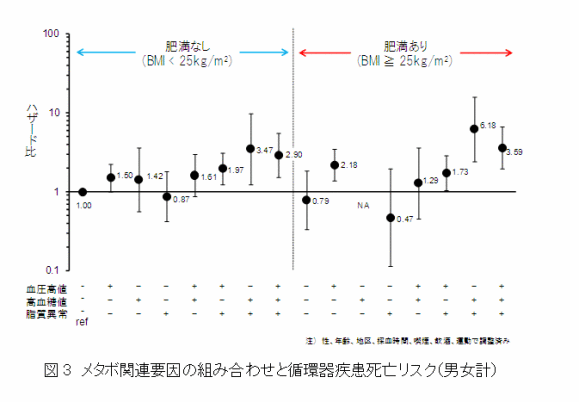
肥満の有無に関わらず、メタボ関連要因の組み合わせと循環器疾患死亡リスクの上昇パターンはほぼ同じ
肥満の有無とその他のメタボ関連要因の組み合わせによる循環器疾患死亡リスクとの関連をみました(図3)。肥満の有無に関わらず、高血圧は単独でリスクの上昇を認めました。また、血圧高値と脂質異常、高血糖値と脂質異常、さらに3要因すべての組み合わせで循環器疾患リスクが上昇しました。
ただし、肥満の有無によるリスク上昇のパターンの違いは認めませんでした。
本研究では腹囲の測定値は行っていません。従って、BMIによる代替えは、必ずしも内臓肥満を評価したものではないかもしれません(BMIと内臓脂肪面積の相関は約0.6と報告されています)。とはいえ、本研究から肥満のない群においても、メタボ関連要因の集積により、全死亡、あるいは、循環器疾患死亡リスクが有意に上昇することが明らかになりました。また、そのリスクの大きさは、メタボリックシンドロームのそれとほぼ同等でした。
日本の現行のメタボリックシンドロームの診断基準では、このような肥満のないハイリスク者の多くを見逃すことが懸念されます。