多目的コホート研究(JPHC Study)
食事のGIおよびGLと子宮体がんリスクとの関連について
―多目的コホート研究(JPHC研究)からの成果報告―
私たちは、いろいろな生活習慣と、がん・脳卒中・心筋梗塞などの病気との関係を明らかにし、日本人の生活習慣病予防と健康寿命の延伸に役立てるための研究を行っています。平成7年(1995年)に岩手県二戸、秋田県横手、長野県佐久、沖縄県中部、平成10年(1998年)に、新潟県長岡、茨城県水戸、高知県中央東、長崎県上五島、沖縄県宮古、大阪府吹田の10保健所管内(呼称は2019年現在)にお住まいだった45〜74歳の女性52,460名を対象に、平成25年(2013年)まで追跡調査を行いました。その結果に基づいて、食事のGI(グリセミック指数)及びGL(グリセミック負荷)と子宮体がんリスクとの関連を調べました。その研究結果を専門誌に論文発表しましたので紹介します。(Cancer Sci. 2021年5月Web先行公開)
食事のGI(glycemic index)とは
食事全体の炭水化物の摂取による食後血糖値の上がり方を示す指標です。炭水化物の摂取量の多い少ないではなく、食品それぞれの血糖値の上がりやすさを示す指標になります。例えば、同じ量の炭水化物が含まれる場合、GIの高い食品が多いと食後血糖値は短時間で上がりやすくなり、逆にGIの低い食品が多いと食後血糖値の上がり方は緩やかになります。GIの高い食品としては、白米、食パン、もち、じゃがいもなどが代表的です。
食事のGL(glycemic load)とは
血糖値の上がりやすさを表すGIに、炭水化物の量を組み合わせた指標です。例えば、食品自体は血糖を緩やかに上げるものが多い食事(相対的にGIが低い食事)でも、食べる量が多ければ食事のGLは高くなります。逆に、血糖を急に上げる種類の食品が多い食事(相対的にGIが高い食事)でも、食べる量が少ないと食事のGLは低くなります。
一般的に、炭水化物を摂取することで血糖値は上昇しますが、その上昇を防ぐためにインスリンが体内で分泌されます。特に、肥満者やインスリンが働きにくくなる2型糖尿病患者では、分泌されるインスリン量が増えることが知られています。これまでの研究で、肥満や2型糖尿病が子宮体がんのリスクに関係することが報告されていることから、GI、GLと子宮体がんとの関係が注目されてきました。GI及びGLと子宮体がんリスクに関する研究は、主に欧米で行われており、世界がん研究基金による評価では、GLはおそらく子宮体がんリスクを上げると判定しています。しかし、炭水化物の摂取量や摂取源の異なるアジア地域、さらには日本人を対象にした報告は限られているため、検討が必要であると考えました。そこで、本研究では、GI、GLと子宮体がんの罹患リスクとの関連を調べました。
食事アンケート調査の回答に基づき、食事のGIおよびGLを算出しました。そして、GI、GLの値に基づいて対象者を3つのグループ(低、中、高)に分け、低グループを基準としたその他のグループの、その後の子宮体がんリスクとの関連を調べました。その際、子宮体がんリスクに関わる要因が結果に影響しないよう、統計学的に調整しました(調整した要因については図の下部に記載)。
GI、GLともに子宮体がんリスクとの関連はみられず
平均して約15.5年の追跡期間中に、166人の女性が子宮体がんと診断されました。研究の結果、GI、GLともに子宮体がんリスクとの関連はみられませんでした(図)。さらに、対象者をBMI、コーヒー摂取量、糖尿病の既往歴などでグループに分けて検討しましたが、子宮体がんリスクとの関連はみられませんでした。
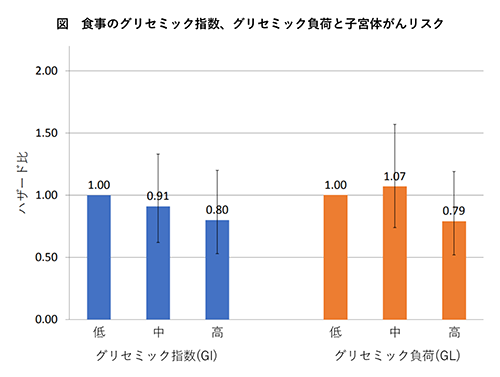
※ 年齢、地域、BMI、初潮年齢、出産回数、閉経年齢と閉経状況、ホルモン剤服用の有無、喫煙、飲酒量、余暇の身体活動頻度、コーヒー摂取頻度、糖尿病の既往、総エネルギー摂取量を調整。
この研究について
今回の研究は、日本人女性におけるGI、GLと子宮体がんリスクとの関連を検討した、初めての研究です。欧米での先行研究では、GI、GLと子宮体がんと正の関連が報告されている研究もありますが、本研究では、GI、GLと子宮体がんとは関連がみられませんでした。その理由として、日本人女性では欧米人と比較して、肥満者の割合が少ないことが考えられます。欧米の先行研究では主に過体重の集団でGLと子宮体がんに正の関連が報告されていますが、日本人女性では同じような体格の方は少ないため、影響が見えにくかったのかもしれません。また、日本人の食事内容は白米が中心であったと推測され、欧米人と比較してGI、GLを構成する食べ物の種類が少なく、個人間のバリエーションが乏しかったために、子宮体がんとの関連が見えにくかった可能性もあります。
さらに、本研究の限界として、子宮体がんに罹患した方が少なかったために、統計学的に関連性を十分に評価できなかった可能性も考えられます。
日本をはじめ、アジアにおいて、GI、GLに関する研究は限られているため、今後も研究の蓄積が必要です。

