多目的コホート研究(JPHC Study)
胃内視鏡検査と胃がん死亡・罹患との関連について
―多目的コホート研究(JPHC研究)からの成果報告―
私たちは、いろいろな生活習慣と、がん・脳卒中・心筋梗塞などの病気との関係を明らかにし、日本人の生活習慣病予防と健康寿命の延伸に役立てるための研究を行っています。平成7年(1995年)と平成10年(1998年)に、岩手県二戸、秋田県横手、長野県佐久、沖縄県中部、茨城県水戸、新潟県長岡、高知県中央東、長崎県上五島、沖縄県宮古、大阪府吹田の10保健所(呼称は2019年現在)管内にお住まいだった45~74歳の方々のうち、アンケート調査に回答いただき、がんの既往がなかった男女80,272人を、平成27年(2015年)まで追跡した調査結果にもとづいて、胃内視鏡検査による胃がん検診と、胃がん死亡・罹患との関連を調べた結果を専門誌で論文発表しましたので紹介します(Cancer Science. 2022年8月Web先行公開)。
日本では対策型検診(注1)の胃がん検診として、胃X線検査と胃内視鏡検査が実施されています。「有効性評価に基づく胃がん検診ガイドライン」では、胃がん検診としての胃内視鏡検査は、検診対象は50歳以上が望ましく、検診間隔は2~3年とすることが可能とされていますが、わが国における胃内視鏡検査が胃がんによる死亡を減少させるかどうかについての科学的証拠は少ないため、引き続き研究結果を蓄積していく必要があります。そこで、我々は、胃内視鏡検査と胃がん死亡・罹患との関連について調べました。
注1:対策型検診とは、集団全体の死亡率減少を目的として実施するものを指し、公共的な予防対策として行われます。
(参考:国立がん研究センター 対策型検診と任意型検診)
5年間隔で実施された2回のアンケート調査にて、アンケート回答時からさかのぼった過去1年間に受診した胃X線検査と胃内視鏡検査の状況を確認しました。回答結果に基づき、胃X線検査を受けた人、胃内視鏡検査を受けた人、いずれの検査も受けていない人のグループに分けて、その後の胃がんによる死亡・罹患を比較しました。解析では、性別、年齢、地域、体格、喫煙歴、飲酒状況、糖尿病、胃潰瘍、胃ポリープの既往の有無、身体活動量、野菜摂取量、果物摂取量、赤肉摂取量、魚摂取量、塩分摂取量、コーヒー摂取量、緑茶摂取量について統計学的に調整し、これらの影響をできるだけ取り除きました。
胃内視鏡検査は胃がん死亡リスクの低下、進行胃がん罹患リスクの低下と関連した
追跡期間中(中央値;13.0年)に、1,977例が胃がんと診断され、さらにそのうち783例が胃がんにより死亡しました(図1)。解析の結果、胃X線検査を受けた人または胃内視鏡検査を受けた人では、未受診の人と比較して、胃がんによる死亡リスクがそれぞれ37%、61%減少していました(図1)。また、胃X線検査を受けた人または胃内視鏡検査を受けた人では、未受診の人と比較して、進行胃がん罹患リスクがそれぞれ12%、22%減少していました(図2)。

図1.胃X線検査、胃内視鏡検査と胃がん死亡リスクとの関連
†: 胃がんを除く
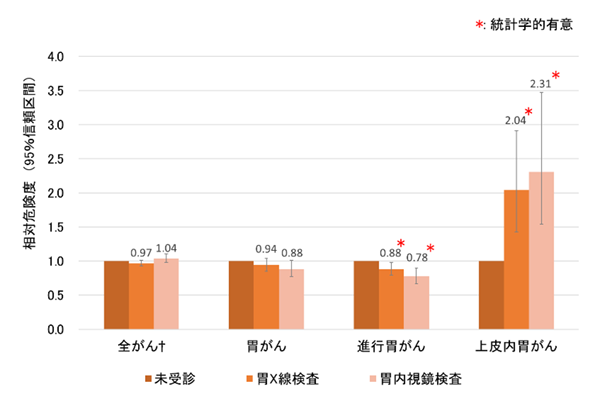
図2.胃X線検査、胃内視鏡検査と胃がん罹患リスクとの関連
†: 胃がんを除く
今回の結果から分かること
今回の研究から、胃内視鏡検査と、胃がん死亡リスクの低下(図1)および進行胃がん罹患リスクの低下(図2)に関連があることが示されました。また、胃内視鏡検査は胃X線検査よりも胃がん死亡抑制効果が高い可能性が示唆されました。この研究は、アジア地域で実施された複数の研究結果をまとめたメタアナリシスと同様の結果でした。
本研究では、胃内視鏡検査を受けた人では進行胃がんの罹患リスクが統計学的有意に低くなっていました(図2)。これは、胃内視鏡検査により、前がん病変をがんに進行する前に切除できたためと考えられます。一方で、胃内視鏡検査により早期胃がん(上皮内胃がん)の罹患は増加しました(図2)。この結果は、胃内視鏡検査によって早期胃がんを、より早い時点で発見するために、受診直後の罹患リスクが一時的に増加するためと考えられます(このリスクの上昇が過剰診断かどうかを区別するためには、より長期の観察が必要です)。
今回の研究では、胃X線検査や胃内視鏡検査を受けた人には、より健康意識が高い人が含まれていた可能性があること、アンケート回答による自己申告のため、胃X線検査や胃内視鏡検査を受けたかどうか正確ではない可能性があること、今回の研究では測定できていない要因や未知の要因が存在していた可能性があることが限界点として挙げられます。
胃内視鏡検査による胃がん検診の有効性については、今後も継続的に評価することが必要です。

